Periimplantitis nennt man in der Zahnmedizin die fortgeschrittene Entzündung des Zahnfleischs nach dem Einsetzen eines Implantats. Die in zwei Stadien auftretende Implantatbett-Erkrankung führt in ihrem zweiten Stadium unweigerlich zum Verlust des Zahnimplantats, wenn die Therapie des Patienten nicht rechtzeitig erfolgt. Je früher der behandelnde Zahnarzt die Periimplantitis diagnostiziert, desto größer sind seine Chancen auf vollständige Heilung.
Was versteht man unter einer Periimplantitis?
Zahnimplantate sind eine zeitgemäße und ästhetisch ansprechende Form des Zahnersatzes, die immer beliebter wird. Sie bestehen aus einem schraubenähnlich geformten Zahnimplantat-Hals aus gewebefreundlichem Titan, der in den Knochen des Kiefers geschraubt wird und dann fest mit ihm verwächst.
Auf der künstlichen Zahnwurzel befestigt der Facharzt für Implantologie einen Aufbau mit einer Keramik-Krone. Nur sie ist letztlich im Mund sichtbar. Doch so praktisch die modernen Zahnimplantate auch sind - sie bergen grundsätzlich immer das Risiko einer Periimplantitis.
Wie entsteht eine Periimplantitis?
Die Implantatbett-Entzündung führt in ihrem Anfangsstadium - man nennt sie dann (periimplantäre) Mukositis - zu einer Entzündung des Zahnfleischgewebes direkt in der Nähe des Implantats. Erkennt man sie frühzeitig und behandelt sie entsprechend, heilt sie vollständig aus.
Leidet der Patient jedoch an einer Periimplantitis, ist die bakterielle Entzündung so fortgeschritten, dass die Erreger bereits den Kieferknochen infiziert haben. Er bildet sich unbehandelt oder zu spät therapiert dann in der Folgezeit zurück, sodass sich das Implantat lockert. Der weit fortgeschrittene Knochenabbau erfordert dann eine andere Art Zahnersatz.
Wie die Parodontitis (Zahnbett-Entzündung) ist auch die Periimplantitis Folge einer Infektion mit Bakterien. Die vom Patienten nicht gründlich genug entfernten Zahnbeläge sorgen dafür, dass die Bakterien vom Zahnfleischrand zum Zahnimplantat-Hals vordringen und dort die Entzündung hervorrufen.
Weitere Ursachen einer Mukositis oder Periimplantitis sind:
- unregelmäßige Zahnkontrollen
- eine nicht oder nur unzureichend behandelte Parodontitis
- ein gestörtes Einheilen des Implantats
- bestimmte Allgemeinerkrankungen wie Diabetes mellitus und Osteoporose (Kalziummangel bedingte Knochen-Brüchigkeit)
- hormonelle Veränderungen
- die Einnahme von das Immunsystem hemmenden Arzneimitteln (Immunsuppressiva)
- starkes Rauchen
- lang andauernder Stress
- ein genetisch bedingtes erhöhtes Risiko, an Entzündungen zu erkranken
Übrigens: Die Periimplantitis kann in Einzelfällen auch durch den behandelnden Zahnarzt verursacht worden sein. Daher empfiehlt es sich, Implantate grundsätzlich nur von Spezialisten der Oralchirurgie einsetzen und sie dort regelmäßig kontrollieren zu lassen.
Mit welchen Symptomen zeigt sich die Implantatbett-Entzündung?
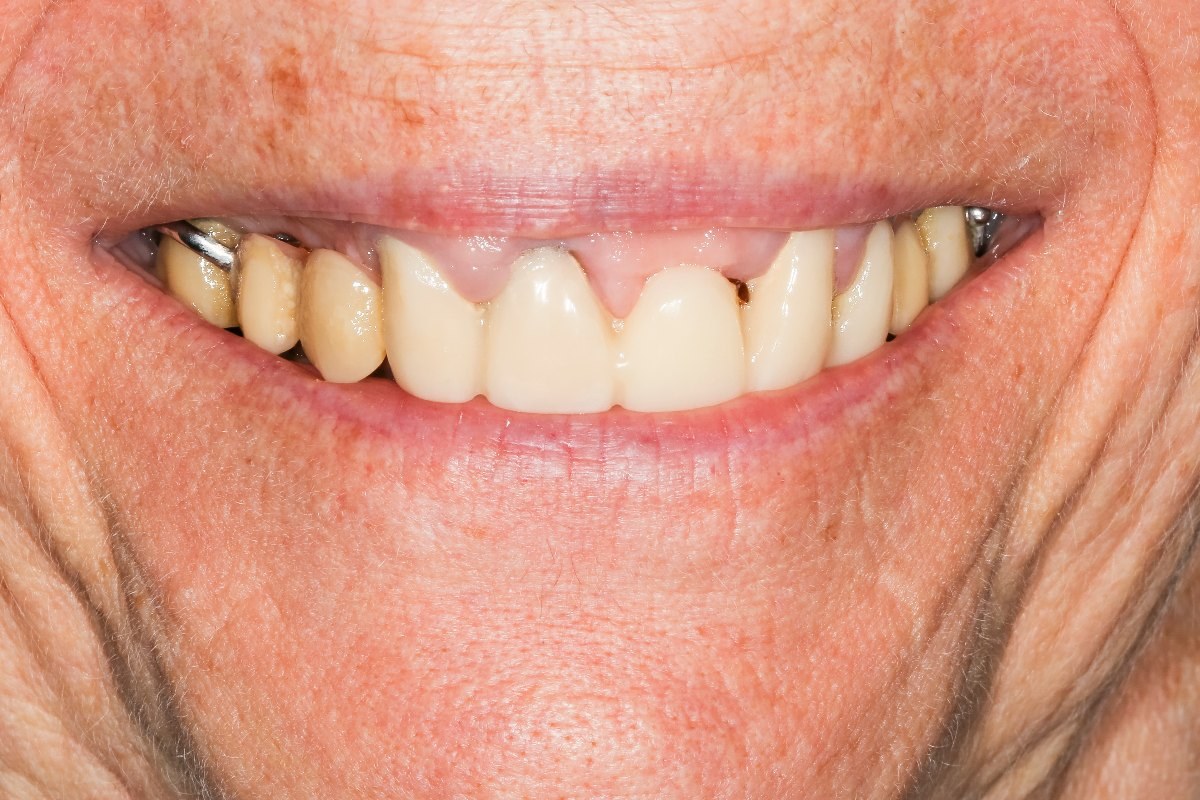
Anfangs zeigt sich die Periimplantitis mit einem leichten Berührungsschmerz, der immer dann auftritt, wenn der Erkrankte das angeschwollene Zahnfleisch in Implantat-Nähe berührt. Mitunter bereitet auch der Zahnersatz selbst Schmerzen. Der Zahnfleischrand ist an der betreffenden Stelle rötlich verfärbt. Um den Implantathals herum befindet sich Eiter, der manchmal von selbst austritt. Sind Sie Implantat-Träger und kommt es bei Ihnen zu derartigen Beschwerden, sollten Sie unbedingt sofort einen Spezialisten für Implantologie aufsuchen.
Im weiteren Verlauf der Erkrankung treten Schmerzen im Bereich des Kieferknochens auf. Es kommt zur Rückbildung des Zahnfleischs in der Nähe der eingesetzten künstlichen Zahnwurzel. Der Patient hat das subjektive Empfinden, dass sich sein Implantat gelockert habe. Außerdem macht sich ein süßlicher Mundgeruch bemerkbar. Ist der Knochenabbau bereits weit fortgeschritten, fällt das Zahnimplantat heraus. Die Knochensubstanz kann sich weder regenerieren noch kann sie neu aufgebaut werden.
Diagnostik der Periimplantitis
Der Implantologe bedient sich mehrerer Methoden, um herauszufinden, ob beim Patienten eine Periimplantitis vorliegt. Mit Hilfe des völlig schmerzfreien Marker-Tests (aMMP-8-Tests) lässt sich ein Knochenabbau im Mundrachenraum schon frühzeitig feststellen. Ist beim Patienten der aMMP-8-Kollagenase-Wert erhöht, liegt tatsächlich eine Zahnimplantatbett-Entzündung vor. Kollagenasen sind Enzyme, die auf den Abbau von Gewebe-Substanz spezialisiert sind. Um den Test durchzuführen, entnimmt der Untersucher nahe dem Implantat mit einem Teststreifen eine Probe.
Während der klassischen Untersuchung mittels Parodontalsonde führt der Facharzt für Implantologie die Sonde in die Zahnfleischtasche nahe dem Zahnimplantat ein. Tritt Eiter oder Blut aus, liegt höchstwahrscheinlich eine Entzündung des Implantatbetts vor. Anhand eines Röntgenbildes kann er genau feststellen, ob seine Verdachtsdiagnose richtig ist oder nicht. Außerdem sieht er auf der Röntgenaufnahme, ob ein Aufbau des Kieferknochens (Augmentation) sinnvoll ist.
Behandlung de Periimplantitis
Bei der Periimplantitis-Therapie ist die vollständige Beseitigung der Entzündung vorrangig. Wie der Zahnarzt dabei vorgeht, bestimmen das Stadium der Erkrankung und die beim Patienten vorherrschenden Bakterien-Arten.
Eine Mukositis - bei ihr ist lediglich das weiche das Implantat unmittelbar umgebende Gewebe infiziert - lässt sich schon mit einer antimikrobiellen Spüllösung (Chlorhexidin) gut behandeln. Auch eine photothermische Therapie (PTT) mittels Spezial-Laser kann zum Abtöten der für den Gewebe-Abbau verantwortlichen Erreger eingesetzt werden. Dabei desinfiziert man die betroffenen Zahnfleischtaschen.
Therapeutische Ergänzungsbehandlungen sind eine professionelle Zahnreinigung (PZR) und eine professionelle Säuberung des Zahnersatzes durch den Zahnmediziner. Außerdem muss der Kranke oft noch zusätzlich Antibiotika einnehmen.
Diagnostiziert der Zahnarzt jedoch eine fortgeschrittene Periimplantitis, muss er die künstliche Zahnwurzel operativ entfernen. Ist die bakterielle Entzündung dann vollständig abgeheilt, baut er die verlorene Knochensubstanz wieder auf. Dazu ist ein weiterer operativer Eingriff erforderlich.
Der Implantologe füllt den Kieferknochen mit Knochen-Ersatzmaterial auf. Der Knochen hat so die Möglichkeit, sich zu regenerieren. Einige Zeit später kann der Mediziner dann an derselben Stelle ein weiteres Implantat einsetzen. Auch eine operative Verdickung des Zahnfleischs um das Zahnimplantat herum ist eine mögliche therapeutische Option.
Vorbeugung von Periimplantitis
Damit es nicht zu der schmerzhaften Implantatbett-Entzündung kommt, empfehlen Spezialisten für Implantologie ihren Patienten
- regelmäßig an den Kontroll-Untersuchungen teilzunehmen
- eine professionelle Implantat-Reinigung durchführen zu lassen
- sich einer Röntgen-Untersuchung pro Jahr in der Praxis für Implantologie zu unterziehen
- regelmäßig die Nachsorge-Termine wahrzunehmen
Risiko Patienten - also Personen, die ein erblich bedingtes erhöhtes Entzündungsrisiko haben - sollten unbedingt in regelmäßigen Abständen einen aMMP-8-Test vornehmen lassen.
Da der Übergang vom Kieferknochen zur Mundhöhle die kritische Stelle bei Implantaten ist, sollte der Implantat-Träger eine besonders gründliche Zahnpflege betreiben. Denn genau an dieser Stelle lagern sich die bakteriellen Plaques besonders gerne ab.
Entfernt man sie nicht richtig oder nicht regelmäßig, wandern die Krankheitserreger den Implantat-Hals hinunter bis zum Kieferknochen.
Implantologen empfehlen ein nicht zu starkes Zähneputzen mit (elektrischen) Zahnbürsten mit kurzem Kopf und den Einsatz von Interdental-Bürsten und Zahnseide. Die Zahnzwischenraum-Bürsten setzt man am besten gerade ein und nur dort, wo die Zwischenräume bereits größer sind.